Analiza y mejora tu dieta
- ¿Que se debe comer para tener una alimentación saludable?
- ¿Quieres conocer si sigues una dieta saludable?
- ¿Cuales son los principales déficits asociados a la EII?
- Deficit de calcio
- Deficit de vitamina D
- Deficit Ácido fólico
- Deficit de hierro
- Deficit de Zinc y Vitamina A, E y K
- ¿Es necesario adaptar la dieta a las distintas fases de la EII?
- ¿Que son los suplementos nutricionales asociados a la EII?
Pilar Corsino. Enfermera de EII. Hospital Miguel Servet Zaragoza.
Virginia Gómez. Dietista, nutricionista.
La alimentación saludable implica la incorporación de una amplia variedad de alimentos a la dieta habitual para alcanzar un estado nutricional adecuado a cada una de las fases de la vida.
Las pautas de alimentación saludable son las recomendadas en la población general y en los pacientes con EII en remisión (sin actividad inflamatoria) y sin complicaciones asociadas (estenosis, cirugía reciente, ostomías, etc).
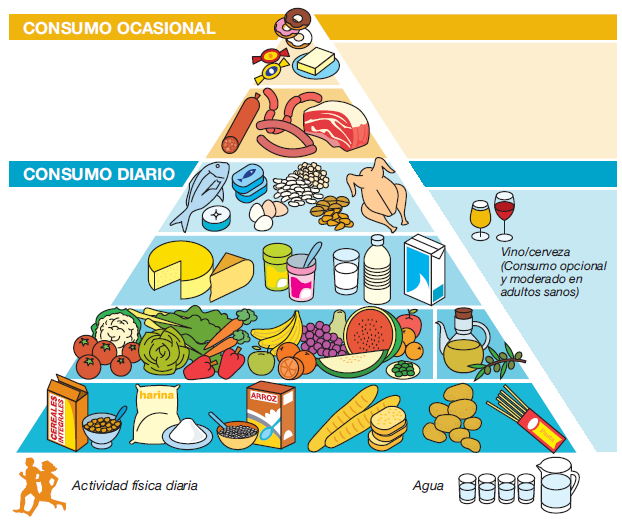
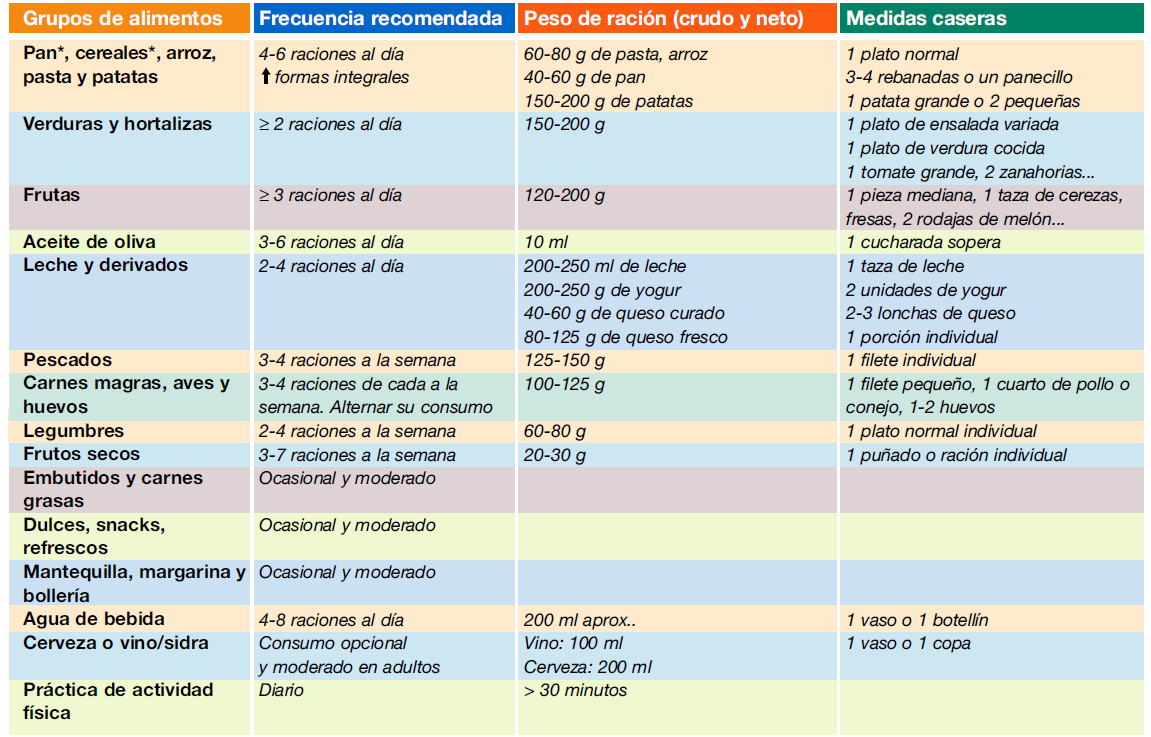
Para llevar una alimentación saludable es necesario conocer el tipo de alimentos que necesitamos y en que proporción lo debemos tomar y seguir las pautas de la Piramide de la Alimentación Saludable.
El patrón dietético tradicionalmente observado en los países mediterráneos ha dado lugar al concepto de dieta mediterránea, caracterizada por un alto consumo de verduras y hortalizas, legumbres, frutas, frutos secos y cereales y, especialmente, aceite de oliva; junto con un consumo moderado de pescados, huevos y productos lácteos, preferentemente yogur o queso, y un menor consumo de carnes y grasas animales. La dieta mediterránea está considerada como un prototipo de dieta saludable, garantiza un aporte calórico y de nutrientes en proporciones adecuadas y contribuye a la prevención de enfermedades cardiovasculares, hipertensión, diabetes, cáncer, etc. y, en general, a una mayor esperanza de vida.
Además es recomendable seguir estas pautas generales
- Realizar como mínimo unas 4 ó 5 comidas al día con horarios regulares.
- Comer despacio, masticar bien los alimentos y procurar sentarse siempre para comer.
- Utilizar métodos sencillos para cocinar los alimentos (al vapor, hervir, hornear, etc).
- Cocinar con poca grasa y poca sal.
- Mantener un estado de hidratación adecuado, mediante el consumo abundante de agua, infusiones, caldos, etc. (4-6 vasos de agua).
- Practicar diariamente actividad física moderada.
- Moderar el consumo de carnes grasas, embutidos, pastelería, bollería, azúcares y bebidas azucaradas.
- Moderar el consumo de alcohol, evitando las bebidas de alta graduación.

Puedes ver o descargar la G-Educaficha con los consejos de nutrición para el paciente con enfermedad inflamatoria intestinal, en remisión.


¿Cuales son los principales déficits asociados a la EII?
Con frecuencia en la EII, se observan niveles por debajo de los adecuados de vitaminas y oligoelementos (hierro, calcio, vitamina D, Zinc), aunque la mayoría no se acompañan de síntomas clínicos, excepto en el caso del Hierro, Vitamina B12 y Ácido fólico.
Deficit de calcio
Los déficits de calcio suelen ser comunes en caso de afectación de intestino delgado proximal o tratamiento con corticoides; estas situaciones unidas a otros factores de riesgo puede favorecer la aparición de osteoporosis.
La cantidad diaria de calcio recomendada suele variar en función del sexo y de la edad, ya que a medida que crecemos la absorción de calcio es menos eficiente.
Las dosis recomendadas en pacientes con EII suelen encontrarse entre los 1200-1500 mg al día, repartidos en dosis de 500 (cantidad máxima de calcio absorbido/toma), recomendándose la ingesta de alimentos ricos en calcio, entre 3 y 4 veces al día.
A veces son necesarios los suplementos de calcio, que en ocasiones puede producir molestias gastrointestinales, sobre todo dolor abdominal y ardores. Para disminuir estos síntomas puede aumentar la ingesta de líquidos y comer alimentos ricos en fibra. Si persisten, es posible que sea necesario cambiar el tipo de suplemento.
Para que el calcio pueda absorberse son necesarios niveles adecuados de vitamina D. por eso, la mayoría de los suplementos de calcio van a ir acompañados de esta vitamina. Aparte de la suplementación oral, las personas tenemos capacidad para sintetizar la vitamina D. este proceso es activado por la exposición solar.
| Cantidad diaria de calcio recomendada | |||
| BEBES Y NIÑOS | 0-12 meses | 400 | |
| 1-3 años | 500 | ||
| 4-6 años | 600 | ||
| 7-9 años | 700 | ||
| ADOLESCENTES | 10-18 años | 1300 | |
| ADULTOS | MUJERES | 19 años-Menopausia | 1000 |
| Posmenopausia | 1300 | ||
| Durante el embarazo (último trimestre) | 1200 | ||
| Durante la lactancia | 1000 | ||
| HOMBRES | 19-65 años | 1000 | |
| Más de 65 años | 1300 | ||
| Alimentos ricos en calcio y niveles aproximados | ||
| ALIMENTOS RICOS EN CALCIO | ||
|
 |
|
| Niveles aproximados en calcio en los alimentos | ||
| ALIMENTO | CANTIDAD | NIVEL DE CALCIO (mg) |
| Leche semidesnatada | 236 mL | 272 |
| Yogur (bajo en grasa o natural) | 150g | 243 |
| Queso curado | 28g | 205 |
| Queso fresco | 112g | 142 |
| Queso mozarella | 28g | 101 |
| Tofu | 60g | 140 |
| Helado de leche | 112g | 112 |
| Brócoli cocido | 112g | 45 |
| Repollo rizado cocido | 112g | 168 |
| Sardinas en conserva | 112g (4 sardinas grandes) | 500 |
| Almendras | 26g (12 unidades) | 62 |
Deficit de vitamina D
La vitamina D es esencial para la absorción del calcio y para el proceso de formación de los huesos. La deficiencia en esta vitamina suele ser bastante común en las personas con enfermedad de Crohn, dependiendo de la edad, pudiendo ser necesaria la ingesta de suplementos de vitamina D bajo supervisión médica.
Los niveles adecuados de vitamina D pueden alcanzarse siguiendo una dieta adecuada y mediante la exposición juiciosa a los rayos solares, que actúan favoreciendo su formación.
| Alimentos ricos en Vitamina D | |
|
 |
Deficit Ácido fólico
Los déficits de ácido fólico pueden ser frecuentes en personas bajo tratamiento con sulfazalazina o metotrexato, ya que interfieren y dificultan su absorción, siendo recomendable en algunos casos su suplementación.
| Alimentos ricos en Ácido Fólico | |
|

|
Deficit de hierro
La absorción de hierro se produce principalmente a nivel del intestino delgado, por lo que los pacientes con afectación inflamatoria de esta zona pueden presentar ferropenia o déficit de hierro. El sangrado intestinal y la propia actividad inflamatoria pueden igualmente condicionar la presencia de anemia y ferropenia (ver en Enfermedad de Crohn / ver en Colitis Ulcerosa).
La cantidad diaria de hierro recomendada suele variar en función del sexo y de la edad.
| Cantidad diaria recomendada de hierro | ||
| HOMBRES | 9-13 años | 8 mg |
| 14-18 años | 11 mg | |
| 19 a más de 70 años | 8 mg | |
| MUJERES | 9-13 años | 8 mg |
| 14-18 años | 15 mg | |
| 19-50 años | 18 mg | |
| 51 a más de 70 años | 8 mg | |
En cualquiera de estos casos es recomendable consumir alimentos con alto contenido en hierro y generalmente la reposición con suplementos farmacológicos orales o intravenosos, bajo supervisión médica. La vitamina C, contenida en numerosos alimentos vegetales, aumenta la absorción del hierro. El hierro presente en los vegetales se absorbe peor que el hierro procedente de los productos de origen animal.
| Alimentos ricos en hierro y niveles aproximados | |||
| Alimentos ricos en hierro | |||
|

|
||
| Niveles aproximados de hierro en los alimentos | |||
| ALIMENTO | NIVEL DE HIERRO (mg/100g de alimento) |
ALIMENTO | NIVEL DE HIERRO (mg/100g de alimento) |
| Huevos | |||
| Huevos | 7.2 | Huevo entero | 2.7 |
| Pescados, Crustáceos y mariscos | |||
| Berberechos y almejas | 24 | Sardinas en lata | 5 |
| Mejillones | 5 | Calamar y pulpo | 1.7 |
| Carnes | |||
| Morcilla | 14 | Bistec o Solomillo de ternera | 3 |
| Hígado (cerdo, cordero, etc.) | 8 a 16 | Costillas de cordero | 2.7 |
| Codorniz y Perdiz | 7.7 | Pollo | 1.1 a 1.8 |
| Patés y Foie Gras | 5.5 | ||
| Cereales y derivados | |||
| Levadura de cerveza seca | 17.5 | Pasta integral | 3.8 |
| Chocolate en polvo descremado | 12.5 | Salvado de trigo y muesli | 3 |
| Germen de trigo | 7.5 | ||
| Legumbres | |||
| Lentejas | 7.1 | Judías blancas | 6.1 |
| Garbanzos | 6.5 | ||
| Frutos secos | |||
| Pistachos | 7.3 | Almendras | 4.2 |
| Uvas pasas y avellanas | 3.8 | Nueces | 2.8 |
| Hortalizas | |||
| Perejil | 8 | Espinacas | 4.1 |
| Acelgas | 2.7 | ||
Deficit de Zinc y Vitamina A, E y K
Puede ser frecuente en aquellas personas con EII y afectación extensa del intestino delgado o personas a las que se les haya extirpado gran parte del mismo (síndrome del intestino corto). En algunos casos su médico le indicará suplementos.
La deficiencia en estas vitaminas liposolubles puede tener lugar en personas con problemas de absorción intestinal de grasas (malabsorción). En caso de existir una deficiencia en estas vitaminas, puede ser recomendable la incorporación a la dieta de suplementos vitamínicos, siempre siendo valorada previamente por el médico o especialista.
| Alimentos ricos en Zinc | |
|

|
| Alimentos ricos en Vitaminas A, E y K | |
|
VITAMINA A:
VITAMINA E:
VITAMINA K:
|

|
Es importante tener en cuenta que no existen dietas universales que se puedan aplicar de forma generalizada a todas las personas con EII. Las dietas serán diferentes en función de:
- La actividad de la enfermedad (brote/remisión).
- La presencia de complicaciones (estenosis, enfermedad perianal, cirugía, retraso en el crecimiento y desarrollo puberal, etc.)
En general, las personas con EII controlada o en remisión, deben mantener una dieta lo más variada, equilibrada y rica en nutrientes que les sea posible. Sin embargo, cuando la sintomatología asociada a la Enfermedad de Crohn y Colitis ulcerosa reaparece, los alimentos y bebidas ingeridas pueden influir negativamente e incrementar la sintomatología asociada a la enfermedad. En estas situaciones, el paciente puede beneficiarse de ciertas modificaciones en la dieta, aconsejándose una dieta:
- Pobres en fibra: Reduce el movimiento intestinal, disminuyendo la diarrea y cólicos.
- Pobres en grasas.
- Pobres en lactorsa: En periodos de actividad, algunos pacientes refieren empeoramiento de sus síntomas con la toma de leche. Se aconseja leche sin lactosa, manteniendo siempre la ingesta de derivados lácteos, como los yogures, que se toleran mejor porque la leche está fermentada. Una vez superado el episodio de actividad se reiniciará la ingesta de leche de forma progresiva.

¿Que son los suplementos nutricionales asociados a la EII?
Entre las diferentes estrategias de tratamiento de la enfermedad inflamatoria intestinal se encuentra la terapia nutricional. Este tipo de terapia suele estar enfocada a solventar los posibles déficits nutricionales asociados a la EII y a proveer de suficientes nutrientes para asegurar un aporte energético y proteico.
Existen distintas vías de administración de la terapia nutricional, endovenosa y enteral (mediante sonda o vía oral). Por lo general, los tratamientos nutricionales se basan en dietas equilibradas, pobres en grasas y residuos y con un elevado aporte energético (dieta hipercalórica) y proteico (dieta hiperprotéica).
Nutrición enteral
La nutrición enteral es una técnica de soporte nutricional mediante la cual se introducen los nutrientes directamente en el tracto digestivo. En los niños la nutrición enteral total tiene un papel reconocido en la inducción de remisión en la enfermedad de Crohn.
Entre las distintas fórmulas enterales podemos encontrar fórmulas nutricionales completas, módulos y suplementos nutricionales.
Fórmulas completas
Son preparados que contienen cantidades suficientes de todos los nutrientes necesarios para cubrir las necesidades de una persona,. Se formulan de manera individualizada y puede ser administrada a través de una sonda o por vía oral.
Dentro de este tipo de fórmulas podemos encontrar:
- Fórmulas complejas generales, compuestas principalmente por proteínas, hidratos de carbono, lípidos y micronutrientes y en algunas ocasiones fibra. Estas fórmulas suelen clasificarse en función del contenido proteico y de la densidad calorífica que contengan.
- Fórmulas complejas especiales, son aquellas que cumplen todas las características generales de las fórmulas completas y que además están diseñadas específicamente para adaptarse a las necesidades metabólicas y requerimientos nutricionales de una enfermedad concreta.
Módulos nutricionales
También conocidos como nutrientes modulares y consistentes en preparados a base de un único nutriente (hidratos de carbono, lípidos, proteínas, fibra). Existe la posibilidad de combinar diferentes módulos nutricionales, obteniendo así una dieta completa.
Suplementos nutricionales
Productos que se emplean para situaciones en las que se requiere un mayor aporte energético o nutrientes específicos.
Nutrición parenteral
Este tipo de nutrición, administrada por vía intravenosa central o periférica, permite la recuperación de nutrientes y deja en reposo el intestino (al no tener que pasar por él los alimentos). Además asegura la administración de calorías y micronutrientes en la cantidad suficiente y necesaria para solventar los posibles déficits nutricionales. Presenta mayor dificultad de manejo y costo que la enteral y suele estar limitada a casos concretos.