Menopausia
¿Puedo tomar terapia hormonal sustitutiva?
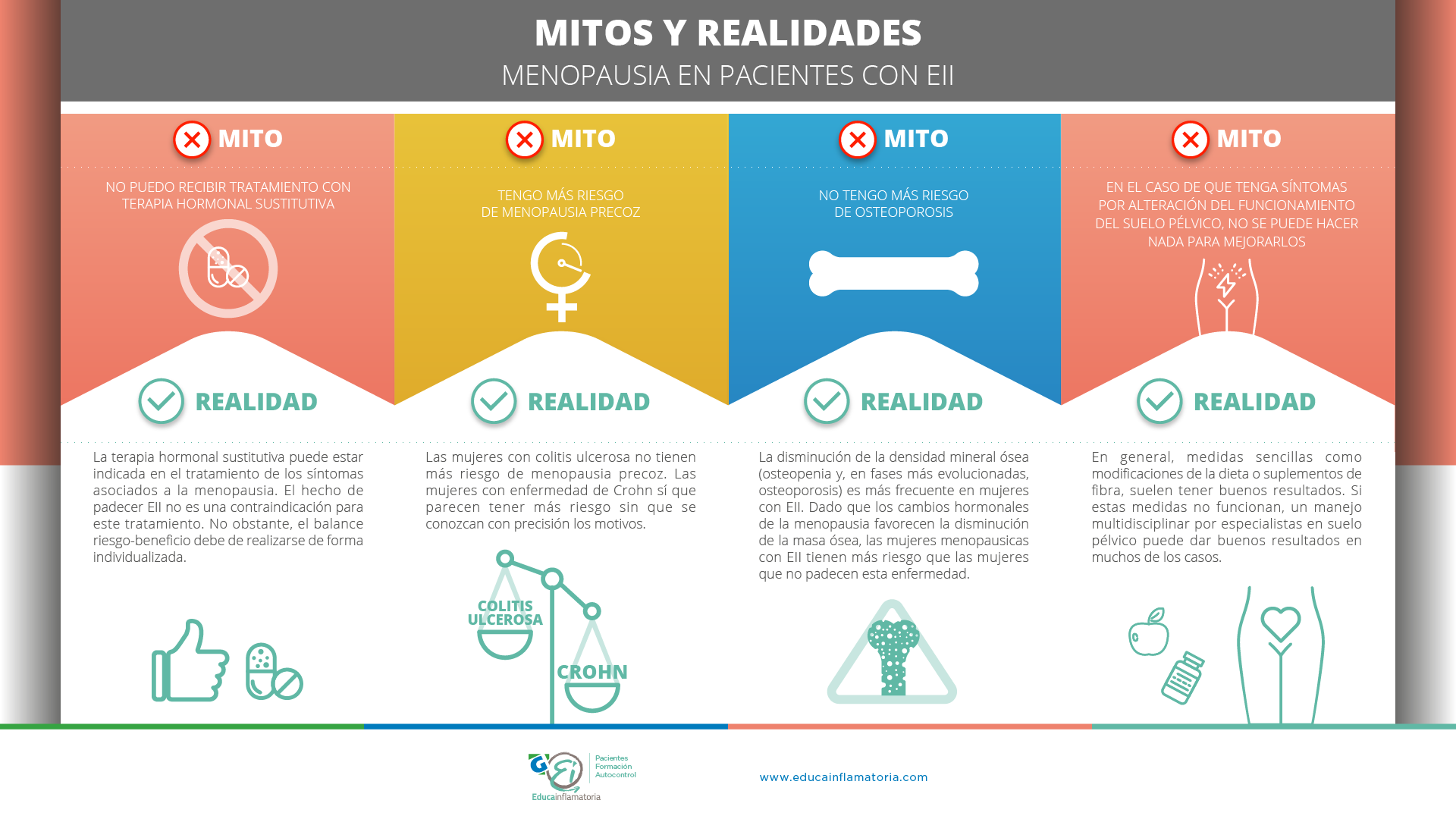
La terapia hormonal sustitutiva (THS) está indicada para prevenir y tratar los síntomas climatéricos o molestias causadas por la menor cantidad de hormonas (estrógenos y progesterona) presentes en la sangre cuando se inicia la menopausia. Los síntomas climatéricos más frecuentes son los sofocos, la sequedad de piel y mucosas (sequedad vaginal, picor genital entre otros), pérdida de masa ósea (osteopenia y osteoporosis), infecciones de orina, trastornos del sueño o cambios del estado de ánimo. La THS consiste en utilizar uno o más fármacos que elevan de forma artificial los niveles hormonales. En todos los casos, debe de realizarse, al menos anualmente, una valoración cuidadosa de los riesgos y beneficios manteniéndose la THS mientras los beneficios superen los riesgos.
El tipo de THS varía en función de los síntomas que predominen, de tal modo que la prescripción que varía en el tipo de hormona, la cantidad de la misma y la vía de administración (oral o vaginal) se realizará de forma individualizada. Además, puede que se recomiende tratamiento oral y local en el caso de que existan síntomas como el insonmio o los sofocos y síntomas asociados a la atrofia vaginal.
Las mujeres posmenopáusicas con EII tienen la misma probabilidad de sufrir un brote que las mujeres premenopáusicas. Respecto al efecto que puede tener la THS sobre la actividad de la enfermedad en mujeres postmenopáusicas, no hay muchos datos, no obstante, parece haber un efecto protector con disminución del número de brotes y gravedad de los mismos. Sin embargo, dada la escasa información al respecto, no se recomienda iniciar THS para evitar actividad de la enfermedad, sí se recomienda cuando los síntomas climatéricos condicionan una mala calidad de vida en las pacientes con EII.
No se ha descrito interacción entre la TSH y los diferentes fármacos utilizados para el control de la actividad de la EII. Por el hecho de recibir tratamiento indicado por la EII, no existe ningún problema de recibir TSH si así se desea, no obstante, sí que estaría contraindicada en mujeres con EII que hayan tenido fenómenos trombóticos (trombosis en extremidades o tromboembolismo pulmonar entre otros).
¿Existe alguna relación entre la menopausia precoz y mi enfermedad?
La menopausia, ya sea natural o quirúrgica, conduce a muchos cambios fisiológicos en el cuerpo de una mujer. Así como la THS puede ayudar a controlar los síntomas, existen datos que sugieren que algunos de los síntomas gastrointestinales asociados con la EII disminuyen en las mujeres que han experimentado la menopausia.
Las mujeres con CU no tienen mayor riesgo de una menopausia precoz que las mujeres sin EII. En el caso de la enfermedad de Crohn, existen algunos datos que sugieren que las mujeres que la padecen pueden tener la menopausia antes que las mujeres sin EII.
¿Tengo más riesgo de osteoporosis?
Los pacientes con EII tienen más riesgo de desarrollar pérdida de masa ósea (osteopenia y osteoporosis) que la población general. Son múltiples los factores implicados. Se cree que el uso de corticoides a largo plazo, las deficiencias de calcio y vitamina D, la desnutrición y la inflamación crónica juegan un papel importante. Un factor de riesgo adicional para las mujeres con EII es la pérdida de estrógenos a medida que se acercan a la menopausia.
¿Es más frecuente la sequedad vaginal y las alteraciones del suelo pélvico?
Una proporción de mujeres con EII experimenta síntomas genitales antes que síntomas gastrointestinales, lo que sugiere que la vulva y la vagina pueden ser localizaciones de actividad de la enfermedad para algunas mujeres. Los síntomas vulvovaginales, ya sea una manifestación poco conocida de la EII o debido al aumento de las tasas de otras afecciones ginecológicas, contribuyen a la salud sexual y al bienestar de las mujeres con EII.
Tanto en las mujeres pre y posmenopáusicas con EII, uno de los síntomas más frecuentes es el dolor con el coito siendo más habitual cuando la enfermedad se encuentra activa. En las mujeres postmenopáusicas además también son muy frecuentes los síntomas asociados a la sequedad vaginal pero su frecuencia no es diferente a la que presentan mujeres menopáusicas que no padecen EII.
A pesar de los avances en el tratamiento médico que consiguen con mayor frecuencia que la actividad de la EII esté más controlada a largo plazo, algunos pacientes, sin embargo, continúan teniendo alteraciones del suelo pélvico como serían la incontinencia de heces, dificultad en la defecación o dolor pélvico que pueden tener un gran impacto negativo en la calidad de vida. Afortunadamente, cambios en la dieta, los suplementos de fibra y la ingesta adecuada de líquidos dan buenos resultados en la mayoría de los casos. Si estas medidas no controlaran los síntomas y la enfermedad no está activa, es importante realizar un estudio del suelo pélvico pues el tratamiento rehabilitador puede ser útil en muchos casos.