¿Seguro que YO tengo una enfermedad inflamatoria intestinal? ¿Qué significa tener esta enfermedad?
- ¿Cómo debo enfrentar mi enfermedad?
- ¿Cuáles son las fases de enfrentamiento a la enfermedad y con que están relacionadas? ¿Existe una fase de sorpresa o desorientación inicial?
- ¿Puede existir una negación a aceptar la enfermedad?¿Es importante la aceptación de la enfermedad, equilibrio mente/cuerpo?
- Aceptando una enfermedad crónica: estar bien o no estar bien, éste es el dilema
- ¿Que pensamientos pueden aparecer con el diagnóstico de una enfermedad crónica?
- ¿Qué fases tiene el proceso de aceptación de la enfermedad?
¿Cómo debo enfrentar mi enfermedad?
Los niveles de calidad de vida en la EII dependen en alto grado de que las personas ejecuten conductas de afrontamiento eficaces, es decir, adaptativas. Sin embargo, el problema es determinar qué tipo de estrategias de afrontamiento son más eficaces en la adaptación a la enfermedad crónica. Cuando una persona recibe el diagnóstico de EII tiene lugar una adaptación psicológica en un relativo breve período de tiempo.
La presencia de EII además de irrumpir de forma brusca en la vida de la persona, también puede obstaculizar la educación, especialmente entre los pacientes que se encuentren en períodos de formación académica, y el proceso de socialización cuando se presenta en edades muy tempranas. En caso de personas más adultas puede repercutir en su carrera laboral, en su vida familiar y social.
Las reacciones más comunes en el momento del diagnóstico son: evaluar el impacto que la enfermedad puede tener en mi vida diaria y en mis planes de futuro; una reacción de alivio emocional por saber por fin qué es lo que tengo (y en muchos casos que de verdad tengo algo), sentimientos de aflicción y culpa. Además, se ponen en marcha una serie de conductas nuevas como por ejemplo tomar el tratamiento con regularidad, buscar apoyo social, modificar la dieta, controlar el estrés, etc.
Este ajuste es un proceso complejo y dinámico probablemente influido por la edad de comienzo de la enfermedad, la gravedad de la misma, la interferencia con los planes futuros, las creencias que cada persona tenga sobre la salud y la enfermedad y las demandas relacionadas con la propia enfermedad.
Después de esta adaptación inicial, cada persona va a experimentar cambios en el ajuste debido al carácter crónico y fluctuante de la enfermedad: algunas personas centran toda su energía en la enfermedad e intentan hacer cosas que ayuden a mejorar su salud (dejar el tabaco), seguir las indicaciones de tratamiento, etc., mientras que otras buscan más el consuelo de amigos y familiares, centrándose básicamente en su estado emocional.

No podemos afirmar que unas sean mejores que otras, ya que dependerá del momento y de las circunstancias en las que se pongan en marcha. La evidencia de la que disponemos hasta el momento apunta a que algunos tipos de estrategias de afrontamiento sí se relacionan con emociones negativas como por ejemplo la ansiedad y la depresión. Este es el caso de una forma de afrontamiento en la que la persona suele adoptar una actitud pasiva centrada básicamente en sus propias emociones, dejando de lado el problema que está generando esa situación. En este caso nos estaríamos refiriendo al uso de estrategias que no son adaptativas para la persona porque le están generando un perjuicio, como tampoco lo son negar el diagnóstico o la propia enfermedad o la puesta en marcha de conductas que puedan dañar nuestra salud (consumo de tabaco u alcohol, no acudir a las revisiones médicas, abandono del tratamiento, etc.). En los pacientes a los que les cueste asumir su enfermedad, además de una relación fluida con su médico, podría estar aconsejado el apoyo psicológico por parte de un profesional.

¿Cuáles son las fases de enfrentamiento a la enfermedad y con que están relacionadas? ¿Existe una fase de sorpresa o desorientación inicial?
Ante la comunicación del diagnóstico de la enfermedad, el primer mecanismo que se suele poner en marcha es la sorpresa, que se traduce en la inundación de estrés corporal. Nos sentimos perdidos, desorientados, sin saber muy bien qué hacer, anulados, atontados, etc.
Incluso la imagen de uno mismo puede cambiar con el diagnóstico. La persona puede sentir que ya no es una persona completa, sentirse avergonzada o apenada de que tiene una enfermedad. Con el tiempo, la enfermedad se vuelve parte de la vida personal y se disfrutará una nueva normalidad.

Poco a poco el sujeto empieza a buscar respuestas, a través de preguntas más o menos conscientes que se le van presentando, con el fin de poder organizar su mente y tranquilizar su cuerpo. En este proceso, el enfermo se vuelve egocéntrico, siente la molestia de los otros, no le interesa nada más que su mundo interno, su enfermedad. Está en búsqueda de solución.
Por lo general, suele ser el entorno cercano al enfermo el que aprecia estos cambios o modificaciones en la actitud y suelen actuar reforzando este egocentrismo, quitándole o evitándole al enfermo todas las responsabilidades. Este periodo, coincide normalmente con una primera fase de hospitalización o de ruptura con el medio externo, colegio, trabajo, amigos, etc.
Con la mejoría del cuadro y la vuelta a la normalidad, la visita a los médicos se convierte en referente de enfermedad. En estos momentos el entorno cercano del paciente puede ayudar al especialista a informar sobre la posición egocéntrica y relatar las dificultades que el enfermo sigue padeciendo.
¿Puede existir una negación a aceptar la enfermedad?¿Es importante la aceptación de la enfermedad, equilibrio mente/cuerpo?
La negación es una respuesta común que normalmente debería ser entendida en relación a la existencia de un dolor percibido consciente o inconscientemente. La negación de los hechos, es una primera respuesta que permite demorar determinadas decisiones. Es una respuesta muy común que pospone intervenciones, tratamientos o citas médicas, acudiendo a excusas: «Me sentó mal la comida», «Cogí frio», «Me caí», «No necesito medicación», etc.

En otras ocasiones, el paciente admite los síntomas y aún la enfermedad, la relata con pelos y señales, pero delante de los demás se comporta como si no existiera, rechazando las consecuencias, lo evidente de la mala evolución, o las consecuencias negativas de una cirugía a corto o largo plazo. Aún en la aceptación de la enfermedad y en la misma consulta, el profesional ve que se comporta como ignorándola totalmente.
No obstante, no debemos olvidar que la negación no siempre tiene el carácter negativo que en principio pudiéramos considerarle, pues permite al sujeto continuar con su vida, mantener sus relaciones sociales, familiares, laborales, etc.
La negación debe ser hablada y opinada, en el acuerdo o en el desacuerdo, pero siempre desde el respeto, sobre todo cuando implique una amenaza para la salud inmediata de la persona. Cuando el clínico lo vea necesario, esta defensa psicológica puede ser trabajada en un contexto de aceptación, comprensión y franqueza, respetando el ritmo de cada persona. Así, podrá dejarse de lado.
Podemos empezar diciendo que mente y cuerpo forman una sola unidad en una persona única con nombres y apellidos concretos. Esto es importante pues a nuestro cuerpo biológico le comporta una singularidad, una personalidad, ya desde el comienzo de la vida, en relación a los otros, a nuestra familia, nuestro lugar.
Esta unidad, aunque en el sistema sanitario se rompa y se divida entre los distintos profesionales o ramas de la sanidad, tiende a ser un sistema en equilibrio.Los desequilibrios internos, que pueden darse tanto en el plano fisiológico como en el psicológico, reciben el nombre genérico de necesidades. De esta manera, la vida de una persona puede definirse como la búsqueda constante de equilibrio entre sus necesidades y su satisfacción.
A la ruptura de este equilibrio lo llamamos enfermedad. Desde el punto de vista psicológico, la asimilamos a un duelo, por la pérdida de salud que esto conlleva. La palabra duelo significa dolor y el dolor lo asimilamos a lo corporal, por tanto el cuerpo va a estar implicado, pero desde la dimensión de la relación de las funciones psíquicas.
Purificación Bernabeu Unidad de Psicología Hospitalaria. HGU de Alicante
Las enfermedades crónicas son enfermedades de larga duración. La palabra crónico viene del griego “Chronos” que era el dios del tiempo; tiempo va a ser algo que cualquier persona que se enfrenta a esta situación va a necesitar.

En el momento del diagnóstico se nos va plantear una reflexión en relación a la vida que llevamos, los posibles cambios que necesitaremos hacer y a cómo será nuestra vida a partir de ahora. Es normal que nos genere inquietud, temor, incertidumbre y toda una serie de emociones encontradas que es importante reconocer y a las que tendremos que hacer frente. Lo primero de todo es aceptar la realidad. Cuanto antes aceptemos la enfermedad más rápido nos adaptaremos a ella y podremos esforzarnos en mejorar nuestra salud.
La enfermedad crónica es como la vida misma, tiene altibajos y dependerá de nuestra actitud el que la veamos como una montaña rusa donde no controlamos la situación o como un viaje de aventura que ofrece oportunidades de compartir experiencias y emociones con nuestros seres queridos y de conocernos a nosotros mismos.
Adaptarnos significará tomar las riendas, ser positivo:
- Afrontar la situación en lugar de evitarla (ocultando nuestra cabeza bajo las alas como hace el avestruz al intuir un peligro).
- Realizar esfuerzos y nuevos aprendizajes.
Conocer es poder, y es muy importante para poder afrontar adecuadamente nuestra enfermedad que la conozcamos, que nos hagamos expertos en primera persona sobre qué es y cuál es la mejor manera de mantenernos de la forma más saludable posible.
Este proceso de aprendizaje puede ser largo y además de aprender sobre la enfermedad es importante aprender sobre nuestras propias reacciones y estados emocionales.
Las personas podemos atravesar diferentes fases antes de llegar a la meta de la aceptación de la enfermedad crónica.
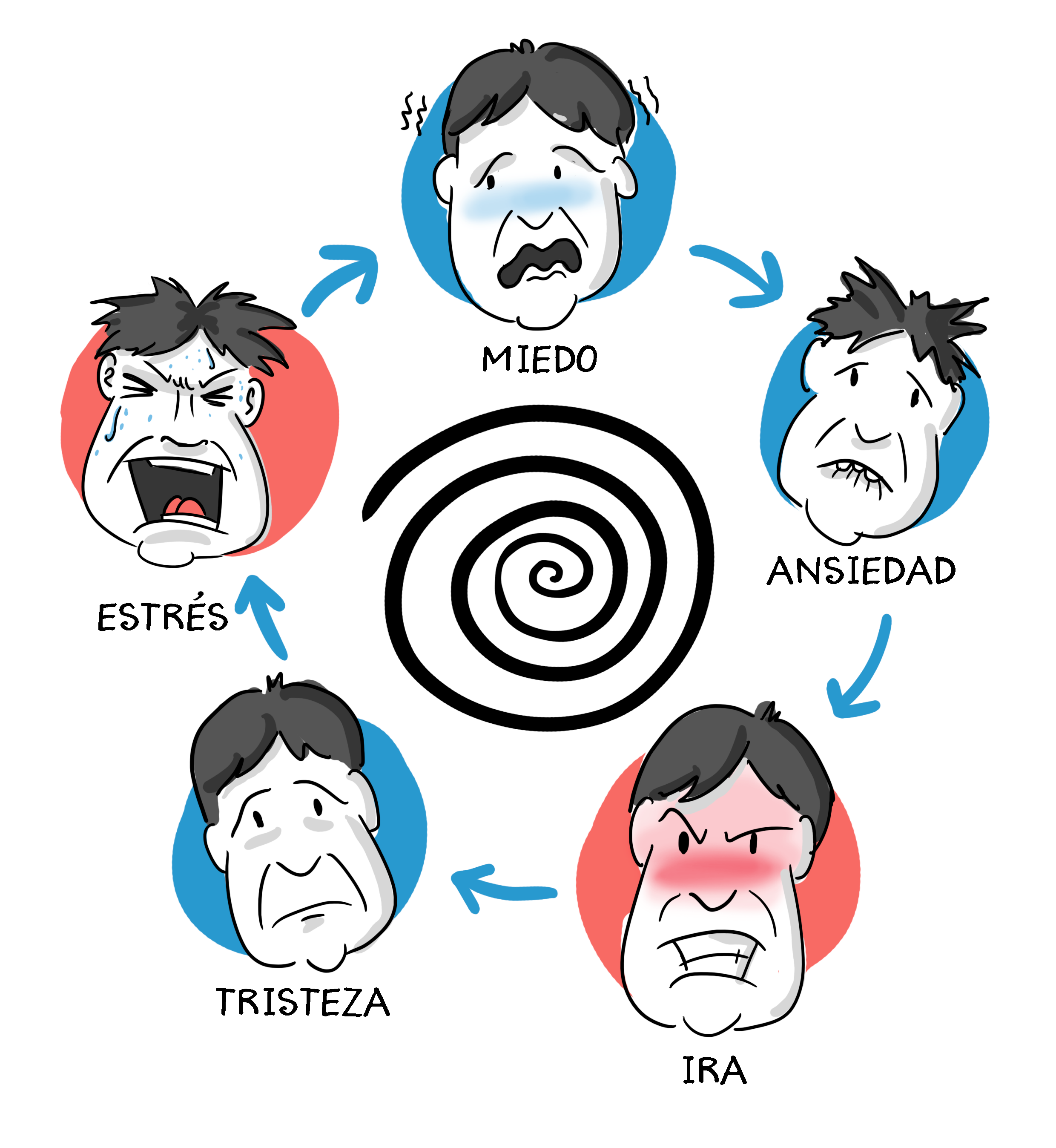
No todo el mundo atraviesa por todas las fases ni está el mismo tiempo en cada una de ellas porque cada uno es distinto, pero en general podemos decir que la adaptación a la enfermedad puede seguir este camino emocional: la negación, el miedo, la frustración, el duelo y finalmente la aceptación.
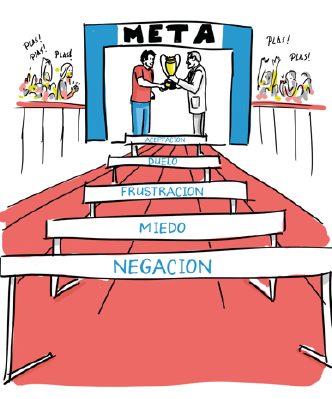
1. Fase de negación
El estado de shock inicial que sobreviene al diagnóstico en el que la persona no acaba de creérselo. Las personas pueden desvivirse por buscar remedios alternativos o seguir con el ritmo de vida habitual como si nada hubiera pasado.

2. Fase de miedo
La persona siente temor e incertidumbre ante el futuro y lo desconocido.

3. Fase de frustración
Se caracteriza por sentimientos de rabia y preguntas como «¿Por qué a mí?» o «¿Qué he hecho yo para merecer esto?».

4. Fase de duelo
Es un duelo por la pérdida de nuestra vida anterior, en que existen sentimientos de tristeza normal al reconocer que las cosas han cambiado.
5. Por último, fase de aceptación
Finalmente, la persona termina por ajustar su vida a nuevas metas y vive el presente.
La paciencia, la flexibilidad, ser benevolentes con nosotros mismos, el reconocer nuestros sentimientos y saber rodearnos de apoyo emocional nos ayudará a atravesar por las fases de forma más rápida.



