Reumatología
- Tipos de manifestaciones reumatológicas en la EII
- Manifestaciones reumatológicas relacionadas directamente con la EII o verdadera MEI reumatológicas
- Métodos diagnósticos
- ¿Cuál es el tratamiento de las manifestaciones reumatológicas?
- Osteoporosis. Definición, síntomas y tratamiento
- ¿Qué síntomas tiene la osteoporosis?
- ¿Cómo se trata la osteoporosis?
- Si tengo una EII, ¿puedo prevenir la osteoporosis?
- Calcula tu riesgo de osteoporosis mediante este cuestionario
 Las manifestaciones reumatológicas asociadas a la EII son aquellas enfermedades o síntomas articulares o musculoesqueléticos que aparecen en pacientes con EII, y constituyen las manifestaciones extraintestinales más frecuentes de esta enfermedad.
Las manifestaciones reumatológicas asociadas a la EII son aquellas enfermedades o síntomas articulares o musculoesqueléticos que aparecen en pacientes con EII, y constituyen las manifestaciones extraintestinales más frecuentes de esta enfermedad.
Es importante precisar que quizás sean las artralgias inespecíficas (dolores articulares sin signos inflamatorios asociados) la manifestación extraintestinal más frecuente de la EII, si bien muchas veces es difícil demostrar su relación con la enfermedad intestinal.
Las manifestaciones reumatológicas pueden aparecer hasta en la tercer a parte de los pacientes con Colitis ulcerosa (CU) y Enfermedad de Crohn (EC), con un rango de edad de mayor frecuencia entre los 25 y los 45 años, aunque también puede aparece en edad pediátrica con la misma frecuencia que en los adultos.
En lo que se refiere a la distribución por sexos, destacar que la artritis periférica puede afectar por igual a hombres y mujeres; mientras que la artritis axial (espondilitis, sacroileítis asintomática, etc.) suele ser más frecuente en los hombres.
Tipos de manifestaciones reumatológicas en la EII
Es importante diferenciar los distintos tipos de síntomas reumatológicos que pueden presentar los pacientes con EII.
- Manifestaciones que tienen una relación “directa” con la EII (“verdaderas” manifestaciones reumatológicas de la EII):
- Nos referimos en concreto a la afectación articular axial y periférica de la EII (incluida junto con otras enfermedades dentro del grupo de las “espondiloartropatías”) y a la que también nos solemos referir como “artritis enteropática”, si bien esta denominación incluye otras artritis relacionadas con el aparato digestivo.
- Estas manifestaciones reumatológicas, al igual que ocurre en la propia EII, son debidas a la generación de una respuesta inflamatoria inadecuada del sistema inmune, hacia el propio organismo, en este caso hacia las articulaciones; consecuencia probablemente de una actuación conjunta de factores genéticos y ambientales que condicionan desordenes inmunológicos.
- La aparición de estas manifestaciones puede asociarse con periodos de actividad de la enfermedad intestinal (brote) y solucionarse durante periodos de remisión, o surgir de forma totalmente independiente a la misma.
- Por lo general, este tipo de manifestaciones responden al tratamiento empleado en la enfermedad intestinal (terapia biológica, corticoides, aminosalicilatos, etc.).
- Manifestaciones reumatológicas consecuencia de las complicaciones de la EII:
- El origen de estas manifestaciones suele estar asociada a los problemas de malnutrición que presentan algunos pacientes con EII, sobre todo durante periodos agudos de la enfermedad. Este déficit nutricional puede causar una reducción de la cantidad de minerales (calcio, fósforo, magnesio, etc.) y vitaminas (vitamina D y K) esenciales para mantener una masa ósea adecuada favoreciendo la aparición de manifestaciones reumatológicas como la osteoporosis y la osteomalacia o raquitismo.
- Manifestaciones reumatológicas consecuencia del tratamiento de la EII:
- La osteoporosis puedes ser consecuencia del tratamiento esteroideo con corticoides que necesitan algunos pacientes con EII en el transcurso de su enfermedad, debido a que estos tratamientos pueden contribuir en el proceso de desmineralización ósea.
- En algunos pacientes se han descrito casos de necrosis avascular, más frecuentemente en la cadera, como manifestación secundaria al tratamiento prolongado con corticoides.
| MANIFESTACIONES REUMATOLÓGICAS Y EII | ||
| RELACIONADAS CON LA EII | CONSECUENCIA DE COMPLICACIONES DE LA EII | CONSECUENCIA DEL TRATAMIENTO DE LA EII |
|
Artritis periférica:
Artritis axial:
Otras manifestaciones:
|
Osteopatía metabólica:
|
Osteopatía metabólica:
Otros trastornos articulares:
|
Manifestaciones reumatológicas relacionadas directamente con la EII o verdadera MEI reumatológicas
Existen dos tipos o «patrones» de distribución de la artritis asociada a la EII, la artritis periférica y la artritis axial.
ARTRITIS PERIFÉRICA
La artritis periférica aparece hasta en el 20% de los pacientes con EII.
En los niños es la manifestación reumatológica extraintestinal más frecuente, por lo que en niños con artritis de unas pocas articulaciones que conjuntamente presentan problemas intestinales, lesiones cutáneas, anemia, pérdida de peso o retraso del crecimiento; debe considerarse el diagnóstico de EII.
La artritis puede aparecer antes del inicio de la enfermedad intestinal, aunque habitualmente aparece durante o después de la misma. Es más frecuente en la Enfermedad de Crohn (EC) con afectación del colon y en la Colitis ulcerosa (CU) extensa . Las exacerbaciones de la EII y los brotes de artritis suelen coincidir.
Las articulaciones más afectadas suelen ser rodillas, tobillos, codos, muñecas y pequeñas articulaciones de manos y pies. La afectación suele ser asimétrica (no afecta por igual a ambos lados del cuerpo) e iniciarse de manera súbita o repentina, con sensación de calor y dolor en las zonas afectadas, eritema y derrame articular; existe con menos frecuencia una forma progresiva de presentación y pacientes que presentan sólo dolores articulares con escasos signos inflamatorios.
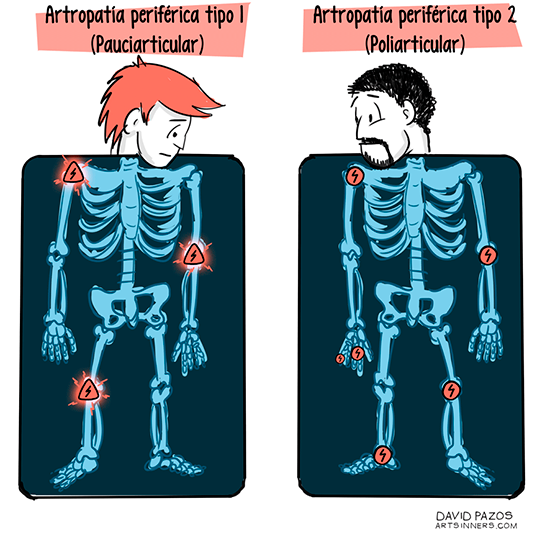
Existen dos tipos de artritis periférica bien definidos en función de su localización y evolución: la Artritis Periférica Tipo 1 o Pauciarticular y la Artritis Periférica Tipo 2 o Poliarticular.
| CLASIFICACIÓN DE LA ARTROPATÍA PERIFÉRICA | |
| Tipo 1 o Pauciarticular | Tipo 2 o Poliarticular |
|
|
Son características de la artritis periférica, los llamados “dedos en salchicha” y la entesitis (inflamación en la zona de inserción de los tendones en el hueso), especialmente la que afecta al tendón de Aquiles.
En prácticamente ninguno de los casos, la artritis asociada a la EII destruye o deforma la articulación, por lo que el pronóstico articular suele ser bueno y la artritis suele remitir sin
ARTRITIS AXIAL
En este grupo se incluyen principalmente la Sacroileítis y la Espondilitis anquilosante.
La sacroileítis radiológica (inflamación de la articulación situada entre el hueso sacro y el ilíaco) silente o asintomática, está presente en un 20% de los pacientes con EII. La prueba diagnóstica básica en estos caso es la radiología de pelvis y en algunas ocasiones, la resonancia magnética (RM).
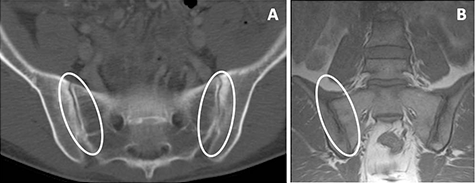
La espondilitis predomina en los hombres y se manifiesta por dolor lumbar que con frecuencia abarca ambas nalgas, que mejora con el ejercicio y empeora con el reposo (con un dolor nocturno característico que muchas veces despierta al que lo padece) y que se acompaña de rigidez matutina.
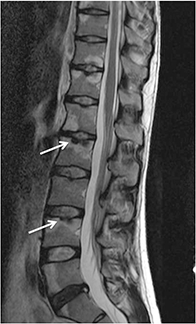
A diferencia de lo que suele suceder en la artritis, la espondilitis evoluciona de forma independiente a la EII y las manifestaciones clínicas no se relacionan ni con los períodos de remisión o exacerbación, ni con la localización o extensión de la enfermedad intestinal.
Además, el inicio de los síntomas puede preceder a la enfermedad intestinal en varios años.
Métodos diagnósticos
El diagnóstico se basa en la sintomatología clínica del paciente, en la exploración física y la realización de pruebas radiológicas (radiografía simple) y analíticas (análisis de sangre).
Durante la exploración física, se puede observar la limitación de flexión de la columna y dolor por presión en la zona de las articulaciones sacroilíacas (situadas a nivel de los glúteos). Las articulaciones periféricas inflamadas suelen estar calientes al tacto e hinchadas, además de producir dolor por movimiento y presión de las mismas.
Mediante las pruebas radiológicas (radiografía de la columna lumbar y de la pelvis), se puede observar signos de sacroileítis, que más comúnmente afecta a ambos lados por igual, y en ocasiones diversas alteraciones en los cuerpos vertebrales lumbares.
En los análisis de sangre de pacientes con artropatía se puede observar la elevación de la proteína C reactiva o PCR (proteína indicativa de inflamación), aunque se trata de una proteína inespecífica que puede verse alterada por la propia EII. Más importante en los análisis de sangre es la determinación de una molécula llamada antígeno leucocitario humano (HLA-B27), cuya presencia se asocia con las espondiloartropatías (afectación de columna) en general y con las artritis enteropáticas (especialmente en las formas de afectación axial).
¿Cuál es el tratamiento de las manifestaciones reumatológicas?
En caso de que exista EII activa, su tratamiento es prioritario, ya que en la mayoría de los casos, el tratamiento empleado en la enfermedad intestinal mejora el problema articular.
En aquellos casos en los que el trastorno articular preceda a la EII (como en el caso de la espondilitis anquilosante), es importante determinar si realmente existe enfermedad inflamatoria asociada, no solo para tratarla, sino para evitar el uso de antiinflamatorios que puedan empeorarla.
El tratamiento no farmacológico de las manifestaciones reumatológicas se basa en la aplicación de medidas físicas, con programas de ejercicios apropiados y regulares (la natación y el pilates son especialmente beneficiosos), fisioterapia y estiramientos pasivos de las articulaciones. Estos tratamientos ayudan a mejorar la amplitud de los movimientos y la postura, minimizando además las deformidades.
En cuanto a los tratamientos farmacológicos, los antiinflamatorios no esteroideos (AINE) suelen ser los fármacos más eficaces en el control del dolor y la rigidez matutina en los pacientes con afectación axial, aunque conviene saber que su uso crónico puede causar lesiones gastrointestinales hasta en un 60% de los pacientes y que algunos estudios sugieren que podrían precipitar o reactivar la enfermedad inflamatoria intestinal, aunque este punto es controvertido.
La sulfasalazina (aminosalicilato), empleada en algunas ocasiones en el tratamiento de la EII, puede también ser útil en el tratamiento de las artritis periféricas, aunque tiene escasa o nula eficacia en el tratamiento de la espondilitis anquilosante.
En ocasiones son necesarios los corticoesteroides orales, especialmente en el tratamiento de la artritis, los cuales también se emplean en el tratamiento de la EII. Su administración mediante infiltración local (corticoesteroides intraarticulares) puede ser especialmente útil si hay una única articulación inflamada de fácil acceso (rodilla, hombro).
En aquellos casos en los que el tratamiento previo no sea eficaz o cuando haya recaídas o recidivas frecuentes a pesar de los mismos, pueden estar indicados los tratamientos biológicos (terapia biológica), fundamentalmente los fármacos que bloquean la molécula TNF-alpha (TNF-α) (infliximab y adalimumab), implicada en la respuesta inflamatoria del intestino y de las articulaciones.
Osteoporosis. Definición, síntomas y tratamiento
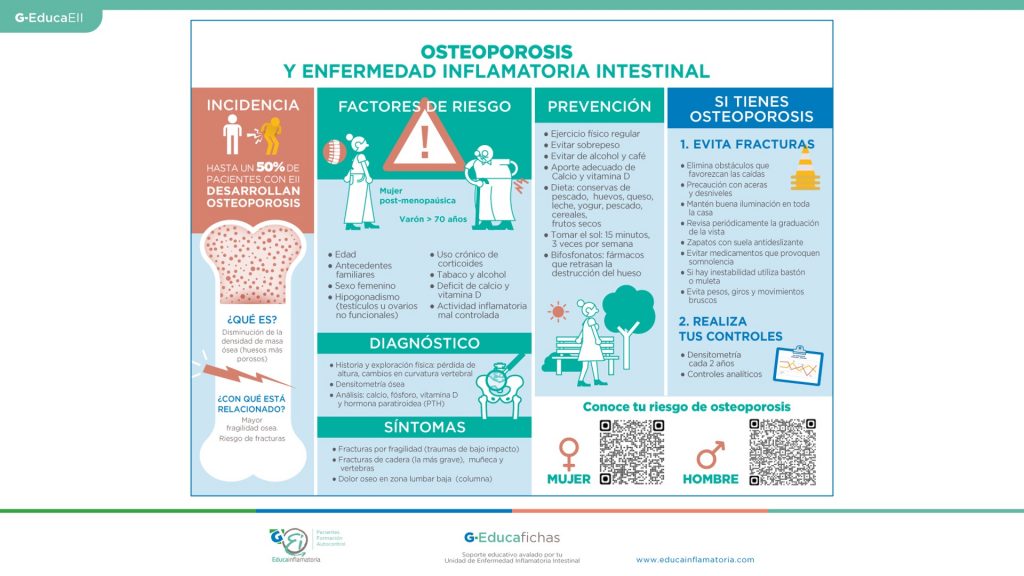
La osteoporosis es una enfermedad ósea caracterizada por la disminución de la masa ósea y una alteración de la calidad del hueso que condicionan un aumento de la fragilidad ósea y el consiguiente riesgo de fracturas.
Las enfermedades digestivas son una causa conocida de osteoporosis. Algunos estudios reportan la presencia de osteoporosis hasta en el 50% de pacientes que sufren una EII. El riesgo de fractura por fragilidad parece estar más incrementado en la enfermedad de Crohn (EC).
| FACTORES DE RIESGO DE OSTEOPOROSIS EN LA EII |
| – Edad – Antecedentes familiares – Sexo femenino: (Mujeres posmenopáusicas y menopáusicas) – Hipogonadismo (desarrollo genital deficiente) – Actividad inflamatoria crónica – Uso crónico de corticoides – Tabaquismo y consumo de alcohol elevado – Déficit de calcio y vitamina D – Tipo de EII (más frecuente en enfermedad de Crohn) |
La malnutrición es frecuente en la EII, y se relaciona con la disminución de la ingesta, la malabsorción y el aumento de las pérdidas digestivas. Como consecuencia se producen déficits de calcio, fósforo, magnesio, vitamina D y de otros muchos elementos fundamentales en el metabolismo del hueso.
El tratamiento esteroideo que muchos pacientes con EII necesitan a lo largo de su vida es un factor de riesgo globalmente reconocido de osteoporosis. La dosis, la duración y la pauta de tratamiento influyen significativamente en el desarrollo de la misma.
¿Qué síntomas tiene la osteoporosis?
La osteoporosis es asintomática hasta el desarrollo de fracturas ocasionadas por un traumatismos de bajo impacto, incluyendo las caídas que se producen estando de pie a nivel del suelo o estando sentado.
Las localizaciones más características son la (fractura de cadera), muñeca y de las vértebras.
La fractura vertebral es la manifestación clínica más común. A menudo pasa desapercibida y se puede producir sin traumatismo ni esfuerzo previo. Aproximadamente un tercio son sintomáticas, produciendo un dolor agudo intenso, a veces invalidante, que mejora con reposo y cede en semanas o meses.
La fractura de cadera es la complicación más grave e importante. Obliga a la hospitalización de casi todos los pacientes y requiere tratamiento quirúrgico y rehabilitación posterior hasta en un 80% de los casos. Un alto porcentaje de pacientes quedan con incapacidad permanente y dependencia para las actividades cotidianas.
En el diagnóstico de la osteoporosis son imprescindibles la historia y la exploración física del paciente, ya que puede aportar información acerca de la pérdida de altura del paciente o la presencia de cambios en la curvatura de la columna vertebral que puedan sugerir la presencia de fracturas vertebrales
La prueba más importante para el diagnóstico de osteoporosis es la densitometría ósea de la columna lumbar y cadera. Con ella se determina la densidad mineral ósea en estas regiones, y nos sirve para confirmar el diagnóstico, predecir el riesgo de fractura y hacer un seguimiento de la enfermedad y su respuesta a los distintos tratamientos.
Los controles de masa ósea mediante densitometría se deberían de hacer al menos cada 2 años una vez establecido el diagnóstico de osteoporosis, aunque este tiempo puede variar en función de las características del paciente y del tratamiento que esté tomando.
También es recomendable hacer controles frecuentes de los niveles de calcio, fósforo y especialmente vitamina D en sangre, con una periodicidad que dependerá igualmente de la situación personal de cada paciente.
¿Cómo se trata la osteoporosis?
El objetivo del tratamiento de la osteoporosis es reducir el riesgo de fractura.
Los cambios en el estilo de vida, especialmente la realización de ejercicio físico regular y dejar de fumar, son muy importantes, habiendo demostrado su influencia positiva en la ganancia de masa ósea.
Todos los pacientes deben tener un aporte correcto de calcio y vitamina D , preferiblemente proporcionando una dieta equilibrada. Especialmente en pacientes de edad avanzada y en aquellos en los que es manifiesta la malabsorción secundaria a la EII, puede ser necesario su aporte en suplementos orales.
Aparte de los suplementos de calcio y vitamina D , existen una serie de fármacos para tratar la osteoporosis, indicados en todos los pacientes diagnosticados, salvo contraindicación. De todos ellos los más empleados actualmente son los bifosfonatos, que se toman semanal o mensualmente. Estos fármacos, al igual que los suplementos de vitamina D están indicados también para prevenir la osteoporosis en algunos pacientes, especialmente en aquellos que precisan tomar corticoides durante largos períodos de tiempo, o bien dosis altas en momentos puntuales.
Si tengo una EII, ¿puedo prevenir la osteoporosis?
La corrección de los factores de riesgo de osteoporosis “modificables” es fundamental en la prevención de la enfermedad.
La actividad física cotidiana guarda una relación directa con la masa ósea. El ejercicio físico moderado-intenso incrementa la masa ósea y potencia la musculatura. Otro hábito muy saludable es caminar a buen ritmo en terreno llano, a diario.

| EJECICIOS/ACTIVIDADES | FORTALECIMIENTO MUSCULAR |
| Bailar Ejercicios aeróbicos Senderismo Trotar/Correr Subir escaleras Tenis |
Levantar pesas Realizar ejercicios con bandas elásticas Realizar ejercicios con máquinas con peso Levantar el propio peso corporal Ponerse de puntillas estando de pie |
El consumo de calcio y vitamina D en la dieta es esencial.
El consumo de tabaco es claramente perjudicial en la prevención de la osteoporosis, habiéndose relacionado con la pérdida de masa ósea y con el aumento en el riesgo de fracturas. El consumo exagerado de alcohol y de café, también se ha identificado como un importante factor de riesgo de osteoporosis.
Calcula tu riesgo de osteoporosis mediante este cuestionario
Una manera rápida y sencilla de estimar el riesgo personal de osteoporosis, es mediante la realización de un cuestionario corto de 9 preguntas en el caso de las mujeres y de 8 preguntas en el caso de los hombres, donde se tienen en cuenta diferentes factores de riesgo que pueden contribuir al desarrollo de osteoporosis.
Para la correcta realización del cuestionario, Es importante responder a todas las preguntas que se formulan, marcando una sola de las respuestas posibles que mejor se ajuste a su situación.

El cuestionario es diferente para hombres y para mujeres. En las mujeres consta de 9 preguntas, mientras que en los hombres de 8.
Si quieres realizar el cuestionario