Manifestaciones hepatobiliares
Qué manifestaciones hepatobiliares pueden aparecer en la Enfermedad Inflamatoria Intestinal?
Los pacientes con Enfermedad Inflamatoria Intestinal (EII), bien enfermedad de Crohn o Colitis Ulcerosa, pueden presentar manifestaciones fuera del intestino, entre ellas las que afectan al hígado, conductos biliares y vesícula biliar. Las manifestaciones hepatobiliares constituyen una de las más comunes manifestaciones extraintestinales de la EII, teniendo habitualmente un curso independiente de la actividad intestinal.
Las manifestaciones hepatobiliares más frecuentes son:
1. Colelitiasis (“piedras en la vesícula”): el 13-24% de los pacientes con Enfermedad de Crohn pueden presentar colelitiasis. Una de las causas que favorecen su formación es la alteración en la reabsorción de las sales biliares. Las sales biliares se acumulan en la vesícula hasta que pasan al intestino para ayudar en la digestión. Tras ello se reabsorben al final del intestino delgado (íleon). Por inflamación del íleon o por cirugía del mismo las sales biliares no se reabsorben correctamente y ocasionan que la bilis sea más densa, siendo más fácil la formación de piedras en la vesícula. Como en la Colitis Ulcerosa no se suele afectar el íleon, estos pacientes no presentan un riesgo aumentado de colelitiasis. La presencia de colelitiasis puede ocasionar cólicos biliares con dolor, náuseas y vómitos si obstruyen los conductos de la bilis, además de una posible infección e ictericia por retención de la bilis al estar su salida bloqueada. Por ello, en ocasiones puede ser necesario extirpar la vesícula (colecistectomía) para evitar estas complicaciones.
Las pruebas radiológicas (ecografía, TAC) pueden confirmar el diagnóstico.
2. Hígado graso (esteatosis hepática): el depósito de grasa en el hígado es un problema frecuente en la población general. Se asocia con la obesidad, la diabetes, la toma de bebidas con alcohol y el embarazo, entre otros. En la EII se puede observar por igual en pacientes con Enfermedad de Crohn y Colitis Ulcerosa.


Para su control se recomienda tener un peso saludable y hacer ejercicio regular acorde a las capacidades físicas de cada paciente.
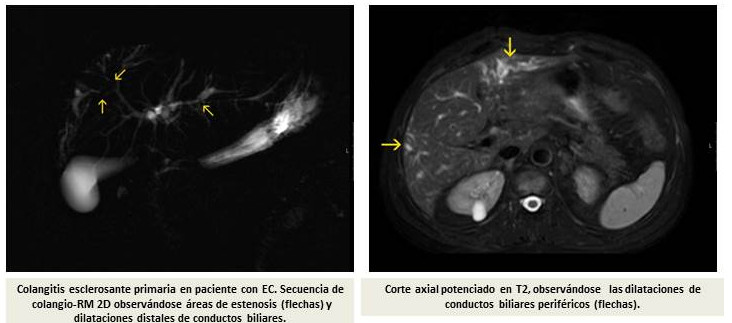
3. Colangitis esclerosante primaria: es una inflamación crónica y progresiva de los conductos biliares. Los conductos biliares sirven para trasportar la bilis desde el hígado, donde se forma, hasta el intestino, donde ayudará a realizar la digestión de los alimentos, almacenándose previamente en la vesícula.
Esta enfermedad es infrecuente, apareciendo más en pacientes con Colitis Ulcerosa que en pacientes con Enfermedad de Crohn, y afectando con más frecuencia a hombres entre los 30 y 40 años. La mayoría de los pacientes tiene afectación extensa del colon por la EII. La evolución de esta enfermedad suele ser independiente de la EII.
No suele dar síntomas hasta fases avanzadas (picor, dolor abdominal, ictericia), por lo que inicialmente se puede sospechar por las alteraciones en los análisis del hígado.
Para completar el diagnóstico habitualmente es necesario realizar una resonancia magnética de la vía biliar, en algunos casos puede ser necesario realizar una biopsia hepática.
La enfermedad puede evolucionar hacia una cirrosis del hígado y al desarrollo de tumores de los conductos biliares (colangiocarcinoma). Además la alteración de los conductos biliares puede favorecer la infección de la bilis (colangitis).
No hay un tratamiento médico que pueda controlar la enfermedad, aunque el ácido ursodesoxicólico puede mejorar los datos de inflamación del hígado en los análisis de sangre. Por ello, en ocasiones puede ser necesario la realización de un trasplante de hígado cuando la enfermedad está avanzada. Además, esta enfermedad se relaciona con un mayor riesgo de cáncer de colon, por lo que estos pacientes deben realizarse pruebas radiológicas (ecografía, resonancia de vías biliares) para seguimiento de la colangitis y colonoscopias periódicas de seguimiento para prevención del cáncer colorectal.
4. Alteraciones hepáticas producidas por medicamentos: los medicamentos utilizados en la EII son de gran utilidad para controlar los brotes y disminuir el riesgo de nuevos brotes o complicaciones. No obstante, no están exentos de efectos secundarios, siendo uno de los más frecuentes la toxicidad sobre el hígado.
- Mesalazina y Sulfasalazina: es infrecuente la afectación del hígado por estos fármacos, sobre todo por la mesalazina. De producirse, suele ocurrir durante el primer mes de tratamiento.
- Azatioprina y mercaptopurina: la toxicidad hepática por estos fármacos es relativamente frecuente, y aunque suele ocurrir más habitualmente durante el primer mes de tratamiento, puede suceder en cualquier momento, lo que justifica la realización de controles analíticos periódicos durante el tratamiento. Si bien, la mayoría de las veces la toxicidad hepática es leve y puede ceder tras un ajuste de la dosis, es una de las causas principales por las que puede ser necesario retirar este tratamiento.
- Metotrexato: es un fármaco que puede causar elevación de transaminasas con relativa frecuencia, pero al igual que con la azatioprina la mayoría de las veces se puede resolver con un ajuste de dosis. Es especialmente importante evitar la toma de alcohol cuando se está en tratamiento
- con metotrexato dado que puede potenciar su efecto dañino sobre el hígado. La toma de ácido fólico durante el tratamiento con metotrexato disminuye el riesgo de toxicidad del hígado.
- Fármacos biológicos (infliximab, adalimumab…): el riesgo de hepatotoxicidad con estos fármacos es pequeño y raramente significativo.
| TOXICIDAD HEPÁTICA | |||
| Mesalazina y sulfasalazina | Azatioprina y mercaptopurina | Metotrexato | Fármacos biológicos (infliximab, adalimumab…) |
| Infrecuente | Relativamente frecuente | Relativamente frecuente | Infrecuente |
| Primer mes de tratamiento | Aunque es más frecuente durante el primer mes de tratamiento, puede suceder en cualquier momento | Durante todo el tratamiento. Suplementos de fólico. Evitar alcohol | |
| Puede ser necesario ajuste de dosis o supresión de la medicación | Puede ser necesario ajuste de dosis o supresión de la medicación | ||

Si tengo una hepatitis crónica vírica y una EII ¿tengo que tomar alguna medida especial?
Los pacientes con hepatitis B pueden presentar una reactivación de su hepatitis al tomar medicamentos inmunosupresores (corticoides, azatioprina, metotrexato, fármacos biológicos). Por ello, es habitualmente necesario asociar un medicamento antiviral como la lamivudina, tenofovir o entecavir, que disminuya el riesgo de reactivación de la enfermedad durante estos tratamientos. Además su médico controlará mediante analíticas repetidas la aparición de alteraciones hepáticas.
En el caso de infección crónica por virus de hepatitis C, puede ser necesario tratar la infección viral antes del inicio de inmunosupresores.