Tipos de técnicas de endoscopia diagnóstica
Colonoscopia ¿Qué es y para qué sirve?
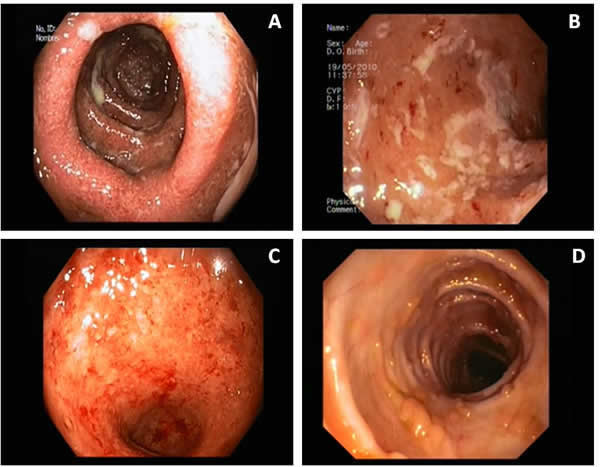
La colonoscopia es la prueba principal para el diagnóstico de la EII. Permite la visualización del colon y la parte final del intestino delgado (ileon terminal). A la exploración del ileon se le denomina ileoscopia. Es conveniente realizar siempre que sea posible, una exploración conjunta o ileocolonoscopia, ya que la afectación del íleon es frecuente en el caso de la enfermedad de Crohn. Tanto la enfermedad de Crohn (Imagen 2) como la Colitis ulcerosa (Imagen 3), presentan unas características endoscópicas singulares y diferentes entre sí, que facilitan el diagnostico diferencial de ambas enfermedades y de otras patologías que pueden presentar afectación similar (colitis infecciosa, afectación por fármacos, p.e antiinflamatorios, etc.).
| ENFERMEDAD DE CROHN | COLITIS ULCEROSA | |
| Distribución | Segmentaria (sólo afectadas algunas zonas) Recto respetado > 50% |
Continua desde el recto Diferenciación clara entre la mucosa afectada y la sana |
| Inflamación | Focal (algunas zonas afectadas y otras no) y asimétrica | Edema (hinchazón de tejido por acumulación de líquido) y congestión vascular (aumento de cantidad de sangre en los vasos)/friabilidad (presencia de áreas de sangrado)/sangrado espontaneo |
| Ulceración | Úlceras aftoides (lesiones de la mucosa) lineales y serpiginosas (cicatrizadas solamente por uno de sus extremos) Mucosa intestinal conservada Mucosa en empedrado |
Úlceras de pequeño tamaño con presencia de mucosa afectada entre ellas (confluentes y profundas en casos graves) |
| Inflamación crónica | Estenosis frecuentes Presencia de fístulas |
Colon tubular/ presencia de pseudopólipos |
Los hallazgos de la ileocolonoscopia pueden ayudar a valorar la localización, extensión y severidad de la enfermedad, datos a tener en cuenta a la hora de elegir la opción terapéutica más adecuada.
Igualmente resulta de gran importancia en el seguimiento de los pacientes tras la cirugía, para el diagnóstico precoz de la recurrencia posquirúrgica muy frecuente en la Enfermedad de Crohn, y en el cribado del cáncer colorrectal donde es conveniente utilizar técnicas de cromo-endoscopia empleando colorantes de aplicación superficial en la mucosa cólica o de cromo-endoscopia virtual, mediante la utilización de filtros o sistemas de software informático.
Preparación, duración y molestias asociadas a la prueba
Como norma general,en los tres días previos a la realización de lacolonoscopia es necesario comenzar con una dieta pobre en fibra, y pasar a una dieta líquida el día anterior al procedimiento. Además de la dieta líquida, el día previo a la prueba es necesario tomar algún tipo de preparado laxante con el fin de obtener una limpieza adecuada del colon, lo que facilita la correcta visualización de la mucosa intestinal durante la colonoscopia.
El día de la prueba se deberá acudir en ayunas.
El tiempo de exploración es variable y puede oscilar entre los 20 y 60 minutos, dependiendo de los tramos de intestino explorados y de si se realiza algún procedimiento terapéutico durante el proceso.
Durante la exploración, es probable notar cierto grado de hinchazón abdominal y molestias similares a un cólico intestinal, ya que durante el proceso se realiza una pequeña insuflación de aire dentro del intestino.
Es habitual la administración de medicación intravenosa durante la colonoscopia, para obtener un grado de sedación y analgesia que permita realizar la prueba de forma cómoda y sin dolor.
Gastroscopia ¿Qué es y para qué sirve?
La gastroscopia se realiza con un endoscopio llamado gastroscopio, y sirve para explorar el tubo digestivo superior, en la región comprendida entre el esófago y el duodeno.
En el caso de los pacientes con EII, esta prueba suele ser complementaria a la colonoscopia y no es necesaria en todos los casos. Suele realizarse en aquellos pacientes que tengan molestias digestivas a nivel de la región gástrica, o para descartar la existencia de otras enfermedades, como la enfermedad celíaca. También está indicada en el caso de pacientes con enfermedad de Crohn, cuando se sospeche que la enfermedad ha podido afectar a estos tramos del tracto gastrointestinal. En los protocolos de estudio de pacientes pediátricos se contempla la realización de gastroscopia de manera casi rutinaria en este grupo de edad, dada la elevada frecuencia de afectación de estos tramos proximales.
Preparación, duración y molestias asociadas a la prueba
Únicamente requiere un periodo de ayuno de aproximadamente 8 horas, con el fin de que no existan restos alimentarios en la cavidad gástrica. Generalmente es una prueba de corta duración, en torno a 5 minutos,salvo que sea necesariala toma de biopsias o la realización de algún tratamiento endoscópico.
No es una prueba dolorosa, aunque la hinchazón abdominal (causada por la insuflación de aire) puede ocasionar cierta incomodidad. Además, el paso del endoscopio a través de la orofaringe suele producir náuseas. Tras el procedimiento, puede persistir una leve molestia que cesa espontáneamente en poco tiempo. En algunos casos puede ser necesaria la utilización de anestesia tópica faringea o de medicación intravenosa para obtener un grado de sedación que permita la realización de la prueba de manera confortable para el paciente.
Cápsula endoscópica ¿Qué es y para qué sirve?
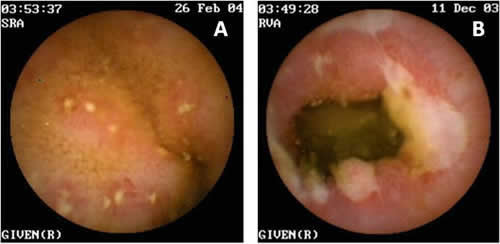
La cápsula endoscópica es un dispositivo con forma de cápsula de aproximadamente 2 cm, que permite la recogida de imágenes del intestino. Está diseñada para ser ingerida por el paciente y progresar a través del tubo digestivo (como lo harían los alimentos), y ser finalmente excretada a través del ano, sin necesidad de ser recuperada. Tiene incorporada una fuente de luz, una cámara en color en miniatura, una pila, una antena y un transmisor de radio. Las imágenes del intestino son tomadas por la videocámara y transmitidas mediante radiofrecuencias a un grupo de sensores que el paciente lleva adheridos al abdomen. Las señales son grabadas digitalmente en un dispositivo, parecido a un radiocasete portátil que el paciente lleva sujeto por un cinturón.

La capsula endoscópica se emplea para visualizar la mucosa del intestino delgado. Está indicada en aquellos pacientes en los que se sospecha enfermedad de Crohn y en los que la colonoscopia y la gastroscopia han sido normales. El inconveniente principal que tiene el empleo de la cápsula endoscópica, es que no permite tomar biopsias ni realizar tratamientos
Preparación, molestias asociadas y contraindicaciones
Para su realización se debe acudir en ayunas, hacer una dieta líquida el día anterior y tomar algún tipo de laxante, aunque en menor cantdad que el que se precisa para la realización de una colonoscopia.
Si se sospecha la existencia de estenosis o estrecheces en el intestino delgado, frecuente en pacientes con Crohn, no se debe utilizar directamente la capsula endoscópica, dado el riesgo de retención y obstrucción intestnal.
En estos casos, es necesario el estudio del intestno delgado con una prueba radiológica o con una «capsula reabsorbible o capsula de prueba», antes de la realización de la capsula endoscopica convencional. Esta capsula de prueba se disuelve y elimina por las heces tras comprobar la retención de la cápsula, evitando la obstrucción intestnal.
Enteroscopia ¿Qué es y para qué sirve?
La enteroscopia es la exploración del intestino delgado utilizando un endoscopio llamado enteroscopio de mayor longitud que el colonoscopio convencional.

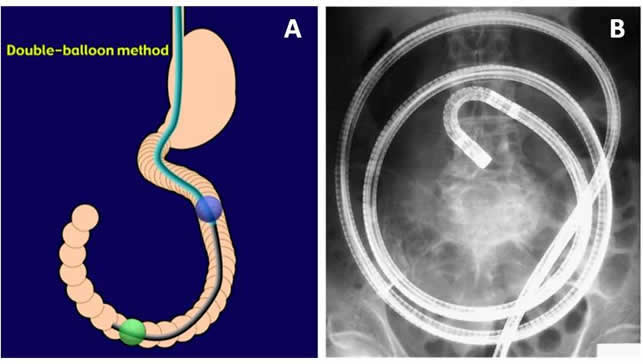
En el caso de la EII, es una prueba poco empleada y reservada a casos muy concretos, como por ejemplo, la toma de biopsias en pacientes con sospecha de enfermedad de Crohn u otro tipo de patologías intestinales tras visualizarse lesiones sugestivas en una cápsula intestinal o en una prueba radiológica, o la dilatación de estenosis.
La localización de la lesión determina la vía de entrada de la enteroscopia. Se decidirá, la vía de entrada oral (boca), en los casos en que la lesión esté situada en los dos tercios proximales del intestino delgado, mientras que si la lesión se sitúa en el tercio inferior del intestino delgado, el abordaje será vía rectal (anal).
Preparación, duración y molestias asociadas a la prueba
En los casos en que sea necesaria la entrada o el abordaje vía rectal la preparación será la misma a la utilizada en la colonoscopia. Si se introduce el enteroscopia por la boca, tan solo es necesario permanecer en ayunas al menos 8 horas antes de su realización.
La enteroscopia es una técnica muy laboriosa debido a la gran longitud de intestino delgado que hay que explorar, pudiendo demorarse hasta 2 horas dependiendo del segmento de intestino que sea necesario visualizar.
Debido a su larga duración, se requiere de la administración intravenosa de sedación generalmente bajo control anestésico. Es probable que tras el procedimiento persista durante algún tiempo la sensación de hinchazón abdominal, la cual desaparecerá en las horas posteriores.
Cromoendoscopia ¿Qué es y para qué sirve?
La cromoendoscopia es una técnica endoscópica utilizada en el seguimiento de la enfermedad inflamatoria intestinal de larga evolución. Tanto en la Colitis ulcerosa como en la colitis de Crohn, dependiendo del tiempo de evolución de la enfermedad, se ha descrito una incidencia mayor que en la población general de desarrollo de cáncer colorectal. La cromoendoscopia, mediante la aplicación de colorantes específicos utilizados directamente sobre la mucosa intestinal, favorece la visualización de lesiones mucosas, algunas de ellas de características premalignas (lesiones displásicas). La detección y tratamiento precoz de estas lesiones puede evitar la progresión a lesiones malignas más avanzadas.



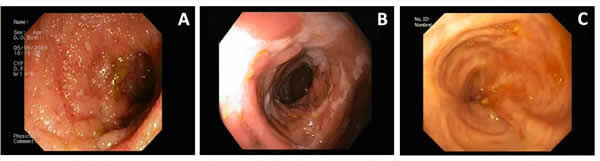
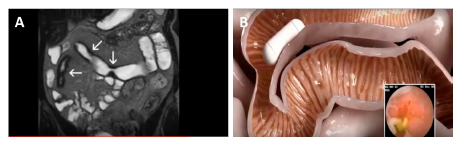 Imágenes radiológicas de intestino donde se pueden apreciar las zonas de estenosis (flechas blancase que suponen un riesgo de retención de la de cápsula endoscópica (Aie. Retención de cápsula endoscópica en zona de estenosis intestnal (B).
Imágenes radiológicas de intestino donde se pueden apreciar las zonas de estenosis (flechas blancase que suponen un riesgo de retención de la de cápsula endoscópica (Aie. Retención de cápsula endoscópica en zona de estenosis intestnal (B).