Colitis ulcerosa
Causas y factores de influencia
Video educativo: Dra. Ana Echarri (Unidad EII Ferrol). Dr. Javier Cid. Inmunología. A Coruña
¿Cuál es la causa de la Colitis ulcerosa?
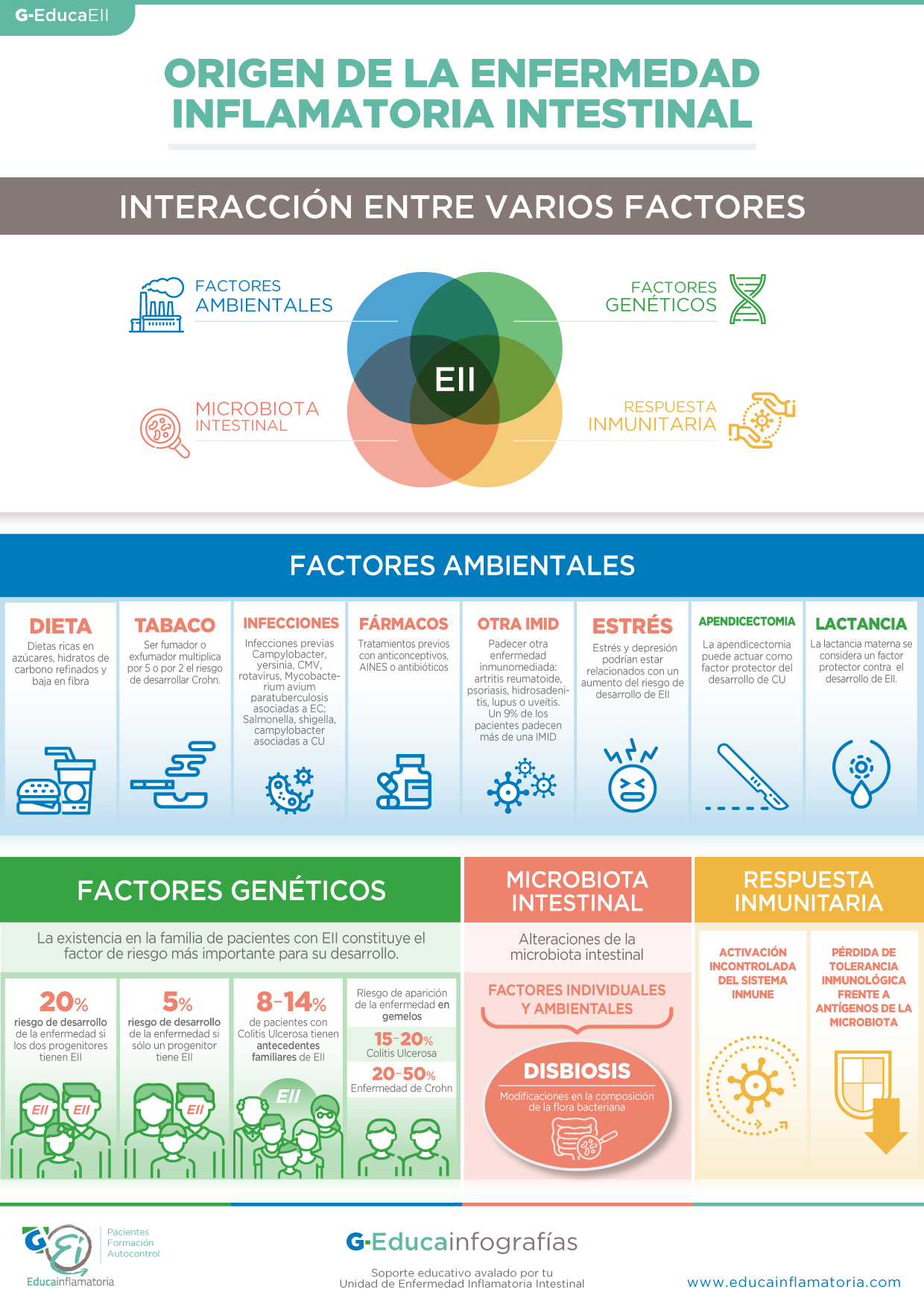
 La Colitis ulcerosa surge como consecuencia de la generación de una respuesta inadecuada del sistema inmune a nivel de la mucosa intestinal, frente al propio organismo. La causa concreta de la respuesta inflamatoria inadecuada en la CU es desconocida. Las investigaciones actuales apuntan a que la enfermedad puede surgir como resultado de una compleja interacción entre la predisposición genética (susceptibilidad) de una persona a padecer la enfermedad, la exposición a factores ambientales y la microflora comensal intestinal (distintos tipos de bacterias presentes en el interior del intestino que colaboran en el proceso de nutrición, también conocida como flora bacteriana), con la posible participación de agentes infecciosos.
La Colitis ulcerosa surge como consecuencia de la generación de una respuesta inadecuada del sistema inmune a nivel de la mucosa intestinal, frente al propio organismo. La causa concreta de la respuesta inflamatoria inadecuada en la CU es desconocida. Las investigaciones actuales apuntan a que la enfermedad puede surgir como resultado de una compleja interacción entre la predisposición genética (susceptibilidad) de una persona a padecer la enfermedad, la exposición a factores ambientales y la microflora comensal intestinal (distintos tipos de bacterias presentes en el interior del intestino que colaboran en el proceso de nutrición, también conocida como flora bacteriana), con la posible participación de agentes infecciosos.
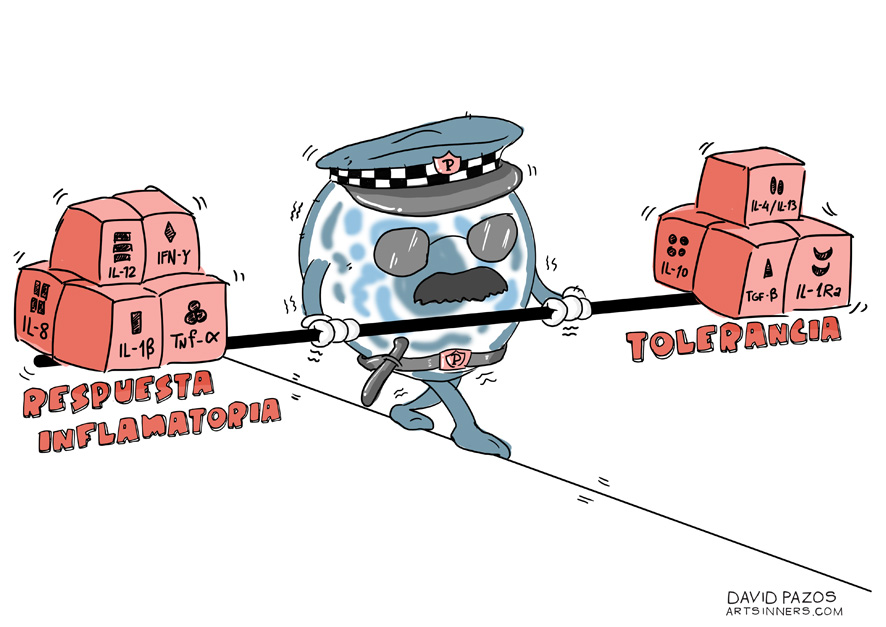
En condiciones normales, el sistema inmune intestinal se encuentra expuesto a sustancias potencialmente dañinas (agentes infecciosos, componentes de alimentos, etc.) y bacterias comensales que forman parte de nuestra flora intestinal. El sistema inmune debe mantener un equilibrio estable entre las respuestas de tolerancia intestinal frente a bacterias comensales y las respuestas inflamatorias frente a agentes patógenos. Sin embargo, en algunas ocasiones se producen fallos en estas respuestas, desencadenándose una respuesta inflamatoria inadecuada y exagerada frente a bacterias comensales no patógenas, lo que marca el inicio de la enfermedad. Por lo general, esta respuesta inflamatoria inadecuada se prolonga o mantiene a lo largo del tiempo; lo que le otorga a la Colitis ulcerosa su carácter de enfermedad inflamatoria crónica.
Dra. A. Echarri (Unidad EII Ferrol). Dr. J. Cid (Inmunología. Coruña).
¿Es una enfermedad hereditaria?
 En la manifestación de la Colitis ulcerosa están implicadas alteraciones genéticas (algunas comunes a las de la enfermedad de Crohn), las cuales pueden ser transmitidas a los descendientes de los pacientes con CU. Sin embargo, la CU no se considera una enfermedad hereditaria en sentido estricto, ya que en su manifestación influyen gran cantidad de factores externos, además de los factores genéticos previamente señalados.
En la manifestación de la Colitis ulcerosa están implicadas alteraciones genéticas (algunas comunes a las de la enfermedad de Crohn), las cuales pueden ser transmitidas a los descendientes de los pacientes con CU. Sin embargo, la CU no se considera una enfermedad hereditaria en sentido estricto, ya que en su manifestación influyen gran cantidad de factores externos, además de los factores genéticos previamente señalados.
Actualmente, se habla de predisposición hereditaria a padecerla, siendo frecuente encontrar casos de Colitis ulcerosa y enfermedad de Crohn entre miembros de una misma familia. De un 8 a un 14% de pacientes con Colitis ulcerosa tienen un antecedente familiar de enfermedad inflamatoria intestinal.
Los familiares de primer grado (hijos/as) de pacientes afectados por CU, presentan un riesgo de padecer la enfermedad de entre el 5 y el 15%. Encontrándose que en gemelos homocigóticos, la probabilidad de que ambos padezcan la enfermedad está entre el 6 y el 13%.
¿Qué factores pueden influir en su aparición?
La Colitis ulcerosa es algo más frecuente que la enfermedad de Crohn, diagnosticándose a nivel mundial 15-20 casos anuales por cada 100.00 habitantes y aumentando progresivamente el número de casos. La mayor incidencia de la CU se encuentra asociada a países desarrollados y con un estilo de vida más industrializada, lo que sugiere que los factores ambientales son de gran importancia en el desencadenamiento de la enfermedad.
La edad de presentación de la CU es variable, presentando picos de incidencia máximos entre los 15 y 30 años de edad y entre los 50 y 70 años, tanto en hombres como en mujeres; aunque se ha observado una mayor presencia de la enfermedad en hombres. La Colitis ulcerosa también puede manifestarse en edad pediátrica, preferentemente entre los 7 y 12 años; observándose un aumento en su incidencia en los últimos años.
TABACO
Entre los muchos factores ambientales que se han estudiado en relación con la enfermedad inflamatoria intestinal (EII), el tabaco es el único que ha demostrado tener una relación directa con la evolución de la EII. En la actualidad se acepta que el consumo de tabaco es un factor “protector” frente a la Colitis ulcerosa, observándose que los pacientes con CU fumadores presentan una evolución más moderada de la enfermedad en comparación con los pacientes con CU no fumadores, y que incluso la actividad de la enfermedad se incrementa en aquellos fumadores con CU cuando éstos dejan de fumar.
INFECCIONES GASTROINTESTINALES PREVIAS

Un factor de riesgo importante en la CU es el haber padecido determinadas infecciones gastrointestinales con anterioridad, concretamente infecciones por bacterias como Salmonella sp, Shigella sp y Campylobacter sp. Esta asociación entre la CU y las infecciones intestinales sugiere que los cambios en la microflora intestinal normal (debidos a la infección) desencadenan el comienzo de un proceso inflamatorio crónico en personas genéticamente predispuestas.
FÁRMACOS 
No se han encontrado asociaciones claras entre el consumo de determinados fármacos, como los anti-inflamatorios no esteroideos (AINEs) y la presencia o recurrencia de CU; sin embargo, en algunos pacientes con CU se han observado recaídas de la enfermedad tras el consumo de diversos AINE, por lo que es importante considerar la administración con precaución de estos fármacos.
En lo que respecta a los anticonceptivos orales (AO), parece ser que existe una ligera relación entre el consumo de los mismos y la manifestación de la enfermedad; sobre todo si el tratamiento con AO implica altas dosis de estrógenos y tratamientos prolongados (más de 5 años).
LACTANCIA MATERNA Y EVENTOS PERINATALES

Otro factor protector frente al desarrollo de Colitis ulcerosa, es la lactancia materna, siempre y cuando ésta se prolongue más de los 3 primeros meses.
DIETA
Se ha observado una posible relación entre el consumo de determinados tipos de aceite y de aceite reciclado y la CU.

En lo que respecta al consumo de lácteos, algunas investigaciones apuntan a la existencia de una relación entre la sensibilidad a las proteínas de la leche de vaca durante la infancia y el desarrollo posterior de CU; además de apreciarse una ligera mejoría en la sintomatología de la enfermedad tras la retirada de la dieta de la leche y de las proteínas lácteas en general.
En pacientes con CU se ha demostrado que el consumo de dietas ricas en fibra ayuda a mantener inactiva la enfermedad, espaciando la aparición de brotes.
Los ácidos grasos omega 3 (presentes en altas concentraciones en el aceite de pescado), presentan un gran poder anti-inflamatorio; por lo que los pacientes con CU con una mucosa intestinal inflamada, se pueden ver beneficiados con una dieta rica y combinada de estas sustancias.
APENDICECTOMÍA Y AMIGDALECTOMÍA
Puesto que el apéndice y las amígdalas son órganos del sistema linfoide intestinal, con un importante papel en el sistema inmunológico intestinal, se piensa que su extirpación puede actuar como factor protector en los casos de Colitis ulcerosa. En algunos casos se ha observado que la extirpación quirúrgica del apéndice antes de los 20 años de edad en aquellos casos de apendicitis aguda, supone un factor protector frente al desarrollo de CU. En algunas situaciones se ha utilizado la apendicectomía como tratamiento de la Colitis, aunque es una práctica que entraña cierta controversia.
ESTRÉS

Algunos estudios apoyan el hecho de que el estrés puede repercutir desfavorablemente en la CU, aunque no se puede afirmar con seguridad que sea una causa directa de aparición o desencadenamiento de un brote de la enfermedad.